Si no has conseguido dejar embarazada a tu pareja y llevas ya un año intentándolo, las probabilidades de que consigas el embarazo después del primer año son tan solo de un 5% anual. Por este motivo, la evaluación de la infertilidad masculina, y también la femenina, debe comenzar después de un año teniendo relaciones sin métodos anticonceptivos. Pero si tienes alguna causa posible de infertilidad (por ejemplo, haber sido operado de pequeño para bajarte los testículos – criptorquidia -, o haber sido operado de un tumor testicular), el estudio debe comenzar en el momento en el que empieces a buscar tener hijos, no debes esperar los 12 meses. Lo mismo se recomienda para las mujeres. Para más información puedes leer «¿Buscas tener hijos? Lo que debes saber sobre la fertilidad de la pareja».
Cuando existen dificultades, el papel del urólogo es el de tratar de buscar las causas de la infertilidad masculina. En un principio se realiza un estudio básico y, dependiendo de los hallazgos iniciales, puede que sean necesarias otras pruebas adicionales.
Estudio básico de la infertilidad masculina
El estudio básico se realiza a todo varón que consulta por dificultad para conseguir el embarazo. Consta de las siguientes pruebas:
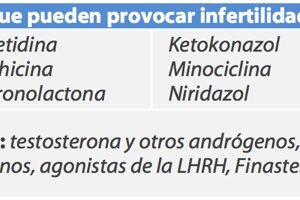
- Historia clínica: tu médico te preguntará sobre tu historia reproductora con parejas anteriores, la edad y estado de salud de tu pareja actual, alteraciones en tu desarrollo durante y tras la pubertad, enfermedades que padeces, intervenciones quirúrgicas a las que te han sometido (tumor testicular, criptorquidia, etc), fármacos que tomas habitualmente, consumo de tabaco, alcohol o drogas (especialmente cannabis), y productos tóxicos (por ejemplo pesticidas) o exceso de calor en tu trabajo. Encontrarás un listado de fármacos y sustancias que debes evitar en «Efecto de las toxinas sobre la fertilidad masculina». También te preguntará sobre inflamaciones, infecciones o traumatismos en los testículos, y sobre enfermedades de transmisión sexual.
- Exploración genital: incluye la palpación de los testículos (para buscar bultos y evaluar su tamaño), de los epidídimos, y de los conductos deferentes. También hay que descartar la presencia de un varicocele de tamaño significativo.
- Espermiograma: es preciso realizar dos espermiogramas para constatar que las posibles alteraciones del número, movilidad o morfología de los espermatozoides son persistentes. Si quieres saber más sobre los parámetros que se evalúan en el semen te recomiendo leer «Cómo interpretar un espermiograma».
- Análisis de sangre: hemograma completo, bioquímica general (glucosa, función renal, función hepática) y perfil hormonal. Recordemos que cualquier enfermedad crónica como la diabetes, insuficiencia renal, etc. pueden afectar a la fertilidad. Las hormonas más importantes a valorar son:
- FSH: hormona producida por la hipófisis (glándula cerebral) que estimula la producción de espermatozoides por los túbulos seminíferos del testículo. Un fallo de la espermatogénesis provoca el aumento de la FSH como respuesta del organismo en un intento de estimular más para restablecer la normalidad. En las azoospermias (ausencia de espermatozoides en el semen) no obstructivas por fallo testicular la FSH está elevada, en las azoospermias obstructivas la FSH es normal, y en algunas enfermedades de la hipófisis la FSH está disminuida (hipogonadismo hipogonadotropo).
- LH: hormona también producida por la hipófisis que estimula la producción de testosterona por parte de las células de Leydig en el estroma testicular (tejido que hay entre los túbulos seminíferos). Un aumento de la LH indica un fallo testicular para generar testosterona (hipogonadismo hipergonadotropo). Un descenso de la LH por alguna enfermedad hipofisaria produce déficit de testosterona (hipogonadismo hipogonadotropo).
- Testosterona: es la hormona masculina por excelencia. El déficit de testosterona se conoce como hipogonadismo, y muchas veces se asocia también a la alteración de la espermiogénesis. Ambas funciones testiculares (producción de espermatozoides y de testosterona) frecuentemente se alteran conjuntamente.
- PRL (prolactina): producida por la hipófisis, igual que la LH y la FSH. Su elevación se llama hiperprolactinemia. Aumentos leves son frecuentes por diversas causas que alteran el equilibrio hormonal. Pero un aumento marcado puede deberse a un tumor en la hipófisis (prolactinoma).
- SHBG: es la hormona transportadora de esteroides. Su determinación ayuda a completar el perfil hormonal.
- Estradiol: es la hormona femenina más importante, pero los hombres también tienen en pequeñas cantidades. Su aumento puede verse en casos de crecimiento de los pechos (ginecomastia) o en algunos trastornos endocrinos.
- Inhibina B: producida por las células de Sertoli (células de soporte en los túbulos seminíferos). Su disminución indica fallo testicular primario en la producción de espermatozoides. En las azoospermias no obstructivas está casi siempre disminuida (excepto en algunos casos de bloqueo en la maduración de las células germinales), mientras que en las azoospermias obstructivas las cifras son normales.
- Análisis de orina: importante para descartar algunos problemas urológicos.
Otras pruebas en la evaluación de la infertilidad masculina
A veces, cuando existen alteraciones en el estudio básico, es necesario realizar otras pruebas:
- Urocultivo y cultivo de semen: si existen síntomas sugestivos de infección o células inflamatorias (leucocitos) en el análisis de orina o en el de semen, hay que descartar que exista una infección mediante la realización de cultivos. Las prostatitis y otras infecciones seminales, que pueden o no dar síntomas, son causa conocida de deterioro de la calidad seminal.
- Estudio de orina post-orgasmo: en algunos casos de ausencia de eyaculación (aneyaculación) o de eyaculación escasa (hipospermia) puede ser útil para ver si existe eyaculación retrógrada.
- Serologías de enfermedades de transmisión sexual (VIH, hepatitis B, hepatitis C y sífilis): es necesario testar estas enfermedades, sobre todo si se van a realizar técnicas de reproducción asistida. En primer lugar porque pueden afectar a la fertilidad masculina, pero también por el riesgo de transmisión a la descendencia o por la posible contaminación cruzada al manejar muestras de otros pacientes en el laboratorio de reproducción.
- REM (recuperación de espermatozoides móviles): se trata de un análisis especial de semen en el que a los espermatozoides se les hace nadar de manera que solo los más rápidos alcanzan un lugar donde son recogidos, y separados de los espermatozoides lentos o inmóviles. Como prueba diagnóstica sirve para ver cuántos espermatozoides habría en caso de plantearse hacer una inseminación artificial, para la que se exige una cifra mínima de 3-5 millones de espermatozoides con movilidad progresiva a+b (ver «Cómo interpretar un espermiograma»). Si no se supera esta cifra, entonces solo es posible la fecundación in vitro. Como parte del tratamiento, el REM sirve para seleccionar y preparar el semen antes de aplicar una técnica de reproducción asistida, ya sea inseminación artificial de cónyuge (IAC) o fecundación in vitro (FIV).
- Estudios genéticos: cariotipo, microdeleciones del cromosoma Y, mutaciones del gen de la fibrosis quística (gen CFTR), FISH y test de fragmentación del ADN espermático. Una de las causas más importantes de la fragmentación del ADN de los espermatozoides es el estrés oxidativo, que puede ser inducido por el calor, traumatismos, infecciones o cualquier clase de toxina laboral o ambiental. Aquí tenéis más información sobre «Causas genéticas de infertilidad masculina».
- Pruebas radiológicas:
- Ecografía abdominal: útil para ver los riñones, la vejiga y la próstata cuando se sospechan alteraciones en estos órganos. Ver «¿Para qué sirva la ecografía urológica».
- Ecografía escrotal: para ver los testículos y estructuras de alrededor cuando a la exploración escrotal se encuentra alguna anormalidad. Detecta inflamaciones del epidídimo, tumores de testículo, varicoceles, etc.
- Ecografía transrectal: en algunos casos de azoospermia obstructiva sirve para ver si las vesículas seminales están dilatadas o si existe algún quiste prostático que pueda obstruir los conductos eyaculadores.
- Resonancia magnética de la silla turca: la silla turca es la zona del cerebro donde está la hipófisis. Si existe una elevación importante de la prolactina u otras alteraciones de las hormonas hipofisarias que hagan sospechar la posibilidad de un tumor hipofisario, hay que realizar una resonancia para descartarlo.
- Deferentovesiculografía: se realiza en el quirófano cuando se sospecha una obstrucción de la vía seminal (conductos deferentes, conductos eyaculadores y vesículas seminales) y existe posibilidad de reparación quirúrgica.
Todas estas pruebas son para buscar las posibles causas de la infertilidad masculina. Por desgracia, solo en el 10-20% de los casos existe una causa que tenga un tratamiento específico. En la mayoría de los casos, no se identifica la causa, o si se identifica no tiene tratamiento. En estos casos, son útiles las recomendaciones generales para mejorar la calidad seminal, o el tratamiento farmacológico empírico (antioxidantes y antiestrógenos). Todo ello se explica en «Oligoastenoteratozoospermia: el problema más frecuente en los hombres infértiles». En última instancia, cuando no llega el embarazo a pesar de estos tratamientos, es cuando se aplican las técnicas de reproducción asistida.
Mi recomendación si necesitas evaluar tu fertilidad es que busques un urólogo/andrólogo experto en este tema. Todas las clínicas de fertilidad tienen algún urólogo de referencia que puede afinar en el estudio diagnóstico y ofrecer las mejores posibilidades de tratamiento para la infertilidad masculina.
Gracias una vez más a todos los que seguís Men’s App. Recuerda que puedes seguir el blog por email, en Facebook, Google+, LinkedIn y Twitter, o a través de la app para iPhone/iPad o Android. Y si te ha gustado este post ¡compártelo en las redes sociales!










Deja un comentario